Ortopedia Funcional dos Maxiliares
A Ortopedia Funcional dos Maxilares (OFM) teve seu início na Europa por volta de 1726 quando Fauchard idealizou os primeiros aparelhos que estimulavam o desenvolvimento transversal das arcadas dentárias.
Em 1880, Kingsley usou aparelho mudando a posição da mandíbula.
No entanto, o termo “Ortopedia Funcional” deve-se a Roux que em 1881 criou a “teoria de adaptação funcional” co-relacionando: forma, estrutura e função.
A partir de 1900, Pierre Robin, desenhou pela primeira vez um tipo de aparelho conhecido como monobloco com ação bimaxilar e que tratava a Síndrome da Glossoptose, através do avanço mandibular e liberação do confluente vital para a respiração.
Em 1908, Andresen apresenta um aparelho com ação bimaxilar conhecido como “Ativador”.
A partir de então vários autores, reconhecendo os valores dos conceitos de Roux, seguiram na aplicação clínica de variações do Ativador de Andresen.
Após a segunda guerra mundial, nomes como: Bimler, Schwartz, Frankel, Balters (Bionator), Planas (RNO) e Klammt entre outros, iniciam uma nova fase com aparelhos miodinâmicos, procurando movimentos de lateralidade.
É praticada no Brasil desde a década de 60, onde a grande representante é a Dra. Wilma Simões com seus aparelhos conhecidos como SN’s e regulamentada como especialidade pelo Conselho Federal de Odontologia (CFO) em 2003.
A Ortopedia Funcional dos Maxilares trata as causas da má-oclusão.
É uma especialidade da Odontologia que corrige desequilíbrios ósseos, musculares e de funcionamento dos maxilares; alinhamento dos dentes e problemas da articulação temporomandibular (ATM).
A Ortopedia Funcional das Maxilares usa quatro forças naturais: a do crescimento e desenvolvimento; a da erupção dos dentes; a da postura e movimentos da língua e por fim, a da postura e movimentos da mandíbula.
Uma das características mais importante da Ortopedia Funcional dos Maxilares é a possibilidade do atendimento precoce, tão logo o problema seja detectado. Ao se detectar uma má oclusão ou mesmo um pequeno desvio da oclusão normal, podemos intervir, redirecionando esse crescimento.
A partir dos 3 anos de idade é possível o atendimento ortopédico, seja através de desgaste seletivo ou ainda Pistas Planas (diretas ou indiretas) ou mesmo outro tipo de aparatologia.
Pistas Planas na ortopedia funcional é o nome dado ao acréscimo de resina nos dentes decíduos, baseada na Reabilitação Neuro Oclusal, desenvolvida na década de 60 por Pedro Planas.
Com a intenção de regularizar o plano oclusal, as pistas são confeccionadas em resina fotopolimerizável e associadas a ajuste oclusal na forma de desgastes. Proporciona AFMP iguais ( Ângulo Funcional Mastigatório Planas iguais), o que possibilita a mastigação bilateral e alternada. Interrompe o agravamento da má-oclusão, favorecendo o crescimento equilibrado e harmonioso.
Quando levados em consideração os princípios da RNO – Reabilitação Neuro Oclusal – avaliaremos em um primeiro momento a relação entre os dentes das arcadas superior e inferior (OC=OF). Na presença de dupla oclusão (ou trauma oclusal), eliminaremos esse ponto de contato prematuro. Isso feito, devemos avaliar o lado de preferência mastigatório. E promover, através dos recursos citados, a possibilidade de movimentos mastigatórios bilaterais e alternados para o equilíbrio entre as ATM’s e correto desenvolvimento.
O tratamento atráves da Ortopedia Funcional dos Maxilares é realizado através de 3 grandes bases:
- Excitação neural
- Mudança de postura
- Mudança de postura terapêutica
Não há uso de forças, os estímulos são leves e intermitentes, muitas vezes com aparelhos soltos na boca.
A resposta é neuro muscular, receptores sensoriais enviam estímulos que chegam ao SNC que geram respostas para o remodelamento ósseo. O aparelho atuará em periodonto, língua e mucosa, cápsula articular e os fusos neuromusculares. A resposta processada pelo SNC será através de ligamentos, músculos e tendões e pelas fáscias com sinais de contração ou relaxamento, atuando na tonicidade muscular. (veja quadro abaixo)
Lembrando ainda que o selamento labial é um dos maiores objetivos, há uma quantidade imensa de receptores sensoriais nos lábios e ao se tocarem fecham o circuito e promovem a respiração nasal.

Estímulo OFM
A possibilidade do atendimento aos mais jovens possibilita o trabalho durante a fase de crescimento, com isso o percentual de necessidade de extração é quase nulo.
Segundo estudos, a proporção da face é dada 40% pela genética e 60% pelo meio ambiente.
E a influência do meio ambiente pode ser positiva ou negativa.
– positiva: amamentação, respiração nasal e mastigação.
– negativa: respiração bucal, chupeta, dedo e mamadeira.
Há estudos que apontam que:
Aos 4 anos – 60% da face já está pronta
Aos 6 anos – 80% da face já está pronta
Aos 12 anos – 90% da face já está pronta
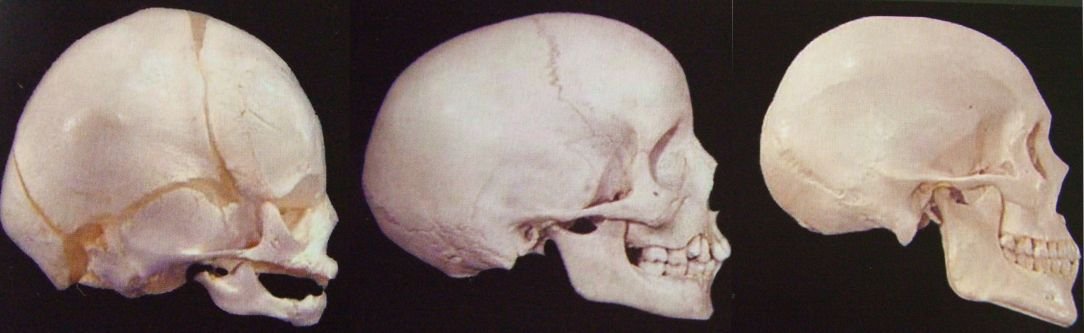
Bebê | Criança | Adulto |
Segundo PEDRO PLANAS, não podemos nem devemos duvidar da aplicação de terapêuticas profiláticas ou precoces o mais rapidamente possível.De acordo com GRIBEL (1999) o tratamento muito precoce, antes dos seis anos de idade pode tirar proveito, tanto da quantidade, como da qualidade de crescimento, devido à plasticidade dos tecidos moles e duros, podendo atuar na prevenção, correção ou atenuação das alterações de forma e função do sistema estomatognático.
O autor ainda insiste que os tratamentos são mais estáveis quando mais precoce o for, se possível antes dos 6 anos de idade.PETROVIC e STUTZMANN relataram que entre 5 e 7 anos de idade, a quantidade e direção de crescimento possui uma grande eficiência comparado ao surto de crescimento pré-puberal. Quando falamos em tratamento precoce devemos compreender que todas as medidas transversais já apresentam mais de 80% aos 6 anos de idade. (SNODELL, NANDA, CURRIER 1993).Função
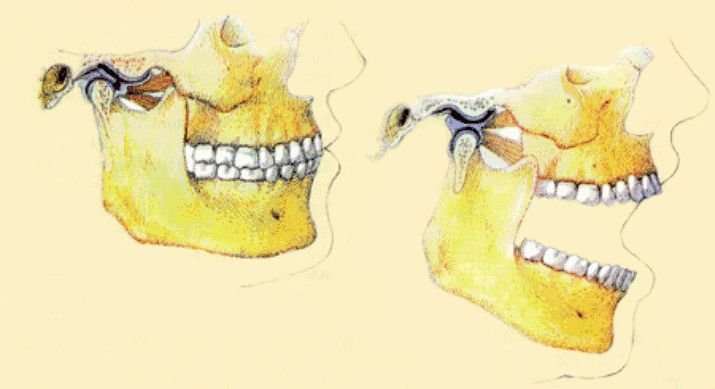
O bom desenvolvimento dos maxilares é fundamental para o paciente realizar corretamente as funções bucais de: deglutição, fonação e mastigação.O funcionamento ideal da boca requer um encaixe perfeito entre os dentes e um trabalho equilibrado das articulações (ATM) direita e esquerda.
Para isso a mastigação deve ser bilateral e alternada.A partir dos 3 anos, quando a dentição de leite se completa, já é possível verificar se a função e o desenvolvimento bucal estão acontecendo normalmente ou se é necessário intervir.Antes dessa idade a mãe será orientada quanto aos estímulos mais adequados.Importante:
- Estimular através da observação e atenção quanto à instalação do padrão correto de respiração nasal.
- Através da introdução de alimentos com texturas diferentes, iniciando com papinhas até chegar aos duros e secos, requisitar trabalho de toda a musculatura bucal.
- Observação da ação nociva de qualquer hábito bucal (chupeta, dedo, mamadeira) para o correto desenvolvimento das arcadas dentárias.
Com esses cuidados teremos:
- Adequado espaço bucal.
- Arcadas bem desenvolvidas para que todos os dentes se encaixem.
- Espaço para que a língua se acomode e possa executar suas funções de fonação e deglutição com tônus e postura correta.
O osso, embora duro, é metabolicamente plástico e seu modelamento se dá através dos estímulos dos músculos que participam de toda função oral (mastigação, deglutição, fonação, respiração).Se alguma dessas funções não estiver coordenada fisiologicamente, o modelamento ósseo se dará de forma inadequada.A falta de vedamento labial, a postura baixa inadequada da língua, a respiração bucal, a deglutição atípica, a mastigação viciosa unilateral são exemplos de funções orais patológicas que, se mantidas, poderão alterar o desenvolvimento ósseo, gerando a má oclusão.
ATM
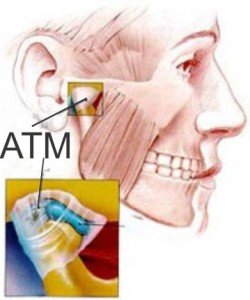
O funcionamento dessa articulação tem relação direta com a oclusão (maneira como os dentes superiores e inferiores se encaixam).
Em um encaixe adequado dos dentes, a função articular durante a mastigação será bilateral e alternada, favorecendo a saúde dessas articulações, a simetria facial e um bom equilíbrio muscular.
Hábitos como ranger e apertar os dentes deixam os músculos responsáveis pelo fechamento da mandíbula muito contraídos, o que provoca um desequilíbrio nos músculos da face.
A mastigação unilateral também é responsável pela diferença entre as articulações.
Estalos e dores são sinais de que a articulação já apresenta problemas.
Sintomas de problemas na ATM:
• Sensação de pressão ou peso na região dos ouvidos.
• Dificuldade em abrir a boca, com dor ou desvio do queixo para um lado.
• Dores de cabeça, na face ou no pescoço.
• Dificuldade em mastigar alimentos (dor).
• Cansaço na face e no queixo ao acordar ou depois de falar muito.
• Ruídos ou estalos na articulação ao abrir a boca ou mastigar os alimentos.
Hábitos Bucais

Dentre os hábitos bucais podemos citar: a respiração bucal, sucção de dedo, chupeta ou lábio, uso da mamadeira, bruxismo, onicofagia (roer as unhas).
Os hábitos bucais podem interferir no desenvolvimento correto da criança, podendo levar a alterações oclusais como:
- Alterações no posicionamento dos dentes
- Desvio do crescimento dos ossos da maxila e mandíbula
- Alterações na deglutição (ato de engolir)
- Alterações na fonação (fala)
Para que a má oclusão na ortopedia funcional se instale, devemos observar:
Intensidade do hábito – quantas horas por dia.
Duração do hábito – quanto maior o tempo de uso, maiores as seqüelas.
Biotipo da criança – padrão hereditário (caso algum dos pais apresentem algum tipo de má oclusão).
Importante ressaltar que a criança amamentada em livre demanda, na maioria das vezes, tem sua necessidade fisiológica de sucção suprida.
A introdução de chupeta e mamadeira é realizada pelos pais e reflete um inconsciente coletivo de que os bebês precisam desses artifícios. São eles então, responsáveis por esse hábito, já que o administram.
Muitas crianças, inclusive, rejeitam e não aceitam chupeta nem mamadeira.
Remoção de hábitos para Ortopedia Funcional
Importante lembrar que todo processo de remoção de hábitos na ortopedia funcional deve ser lento e gradativo. É necessário compreender e procurar a causa do hábito. O apoio familiar é muito importante! Devem-se evitar chantagens, punições ou castigos. Vale mais conscientizar a criança sobre os efeitos causados nos dentes e estimular, através de programas educativos, para que deixe o habito.
Caso a remoção do hábito seja antes dos 2 anos de idade, em alguns casos, as alterações causadas podem regredir naturalmente, sem a necessidade de uso de aparelhos.
Algumas dicas:
Remoção de mamadeira:
Antes de remover a mamadeira, é importante substituir pelo copo uma das mamadas. Quando perceber que seu filho está aceitando bem, comece a “negociação” para substituição da mamada noturna. Esse processo pode durar de 2 a 6 meses, dependendo da criança e também do compromisso da família.
Para facilitar use copos com tampa, também chamados de copos de transição.
Outra “estratégia” usada por alguns é diluir gradativamente a mamadeira noturna, com isso o leite vai ficando sem sabor e a criança o rejeita. Oferecer um leite saboroso no copo e dizer que provavelmente é a mamadeira velha que está estragando o leite.
Importante lembrar que uma criança com mais de 3 anos consegue alimentar-se bem, sendo nutricionalmente, desnecessária a mamada durante a madrugada.
É um hábito nocivo, que oferece risco de cárie e deve ser retirado!
Copos de Transição para Ortopedia Funcional
Ao falar de copos de transição, podemos imaginar três cenários:
- Criança amamentada exclusivamente no peito
- Criança amamentada no peito e mamadeira
- Criança que usa apenas mamadeira
Isso poderá nos dar uma noção da dificuldade ou facilidade que ocorrerá essa transição, como também da importância e urgência em introduzi-los.
Recomenda-se a amamentação exclusiva até os 6 meses e após esse período a oferta de outros líquidos.
O bebê é capaz de usar o copo comum, de tamanho infantil, com bordas arredondadas. A postura para segurar o copo e para engolir será ativa e isso deve ser estimulado.
A introdução da mamadeira incentiva o desmame precoce, provoca confusão de bicos e promove uma forma passiva de segurar e deglutir (engolir).
Muitos pais continuam usando a mamadeira para oferta de água e suco e essa é uma prática que deve ser evitada.
Tipos de Copos de Transição para Ortopedia Funcional
Embora o ideal seja o uso de copo comum, sabemos que ele não é tão prático.
Assim a busca pelo copo de transição ideal será aquele que mais se aproximar de um copo comum.
Qualquer copo que a criança precise sugar, através da formação de uma pressão negativa intra-oral não são funcionais e podem, ao trabalhar músculos errados, alterar o crescimento fisiológico dos ossos da face. Por exemplo, ao usar um canudinho muito fino a criança precisa fazer uma força muito grande nos músculos da bochecha (musculo bucinador).
A pressão da bochecha comprime a maxila e pode torna-la atrésica. Como um problema leva a outro, na presença de atresia de maxila, a língua perde sua postura correta e altera a forma de deglutir e a fala. Como consequência, aumentam-se os riscos de desenvolver respiração bucal, má-oclusao, patologias respiratórias e distúrbios de fala.
O copo de transição deve ser escolhido não por ser o mais moderno ou o que faz mais sucesso com as mães ou com as crianças. Precisamos lembrar que assim como mamadeira, o copo de transição não é um acessório. É um instrumento e precisa de indicação, finalidade definida, avaliação do padrão de sucção do bebê e prescrição.
Cada caso é um caso na ortopedia funcional.
Não há problema em usar um canudinho, em usar um bico, eventualmente. Mas há sim a importância em saber reconhecer quais são as necessidades individuais do seu filho.
A avaliação e orientação de um profissional, certamente fará a diferença.
Exemplo de um copo de transição ideal: http://bit.ly/1KylzLI
Remoção de chupeta:
Para remover a chupeta, deve-se reduzir o seu uso a cada dia. Comece utilizando moderadamente somente quando a criança estiver adormecendo.
Quando a criança dormir, lentamente, retire a chupeta da boca e guarde-a. A chupeta não deve ficar à disposição da criança. É a mãe que deve administrar as horas de uso da chupeta, e não a criança.Incentivar a autonomia da criança é muito importante.
Realçar as coisas típicas de bebê: fralda, chupeta, mamadeira e compará-las com as coisas novas dessa fase de “criança”. Vale falar dos copos do personagem preferido, do sorriso do super herói, do futebol com o pai, etc.
É papel dos pais na remoção de hábitos na ortopedia funcional:
- nunca oferecer
- não deixar disponível
- não levar quando sair
- não comprar mamadeiras ou chupetas novas
- restringir o uso ao momento de dormir – (Se quiser usar durante o dia, pode. Mas, será no berço!).
- não oferecer mamadeira como substituto de refeição.
Importante sempre dar um reforço positivo à criança!
Remoção do Dedo:
Há uma grande discussão sobre o hábito de chupar o dedo. Muitos consideram pior do que o hábito de chupar chupeta. E que o melhor é estimular o uso da chupeta, pois é “mais fácil” de tirar.
Precisamos, mais uma vez, observar e compreender os momentos em que essa criança recorre ao hábito. É o mesmo dedo? Da mesma maneira? Quais são esses momentos? Qual o sentimento que a criança tenta suprir? O uso está relacionado a problemas que a criança enfrenta no ambiente familiar ou na escola? (separação dos pais, nascimento de um irmão, carência afetiva, competição ou discriminação por parte dos colegas).
Geralmente, a chupeta é usada quando os pais precisam que a criança se acalme, enquanto o dedo é usado quando a criança carece de conforto.
A grande diferença entre os dois hábitos é que o dedo está disponível para a criança quando ELA precisa. Enquanto a chupeta é oferecida quando os PAIS precisam…
Há bebês que sugam o dedo desde o útero. Essas crianças apresentam uma grande necessidade de sucção. O primeiro fator que irá contribuir para solucionar essa necessidade é a amamentação em livre demanda.
Esse então seria o primeiro passo.
Remoção do Dedo – Parte 2
Além do aleitamento materno a mãe precisará de muita paciência e carinho. Ao perceber que o bebê inicia a sucção, retirar o dedo delicadamente e oferecer o peito, brincar com as mãozinhas ou proteger as mãos com luvas são algumas opções.
Há bebês que descobrem os dedos durante a erupção dos dentes. Levam a mão à boca para aliviar os sintomas e acabam sugando os dedos e adquirindo o hábito nesse momento.
Há um grande desconforto na erupção dos dentes, pois coçam e doem. Mordedores são muito uteis e substituem a mão. Ofereça mordedores, preferencialmente gelados (coloque-os na geladeira antes de oferecer à criança). O alívio dado pelo mordedor fará a criança esquecer o dedo.
Quando a criança estiver com o dedo na boca, não recrimine, apenas tente distraí-la para outra atividade que tenha que fazer uso das mãos.
Para a remoção do hábito na ortopedia funcional prepare-se para o processo consciente de que a paciência e o reforço positivo são peças-chave e que frustrações fazem parte dele.
A criança precisa entender, concordar e participar do processo.
A consulta a um profissional também ajudará. Ele também terá um papel importante na conscientização da criança. Devemos conversar explicando o porquê da remoção, fazendo reforços positivos, motivando com muito amor e compreensão. Deve-se usar muita criatividade, procurando distrair a criança.
Colocar um band-aid no dedo, amarrar um lencinho ou vestir uma luva no momento de dormir são algumas delas. Altas doses de amor, paciência e determinação, porém, continuam sendo os fatores essenciais para que a remoção do hábito ocorra de maneira positiva e sem traumas para a criança.
Ortopedia Funcional – Aparelho para remoção de hábito bucal
Caso falhem todas as tentativas, podemos recorrer a aparelhos específicos para remoção de hábitos.
O hábito bucal envolve um aspecto emocional importante. A criança deve ser respeitada e compreendida para que possa ter um desenvolvimento saudável.
A necessidade de sucção faz parte da fase oral e deve ser suprida.
Esse aparelho possui um recurso denominado “mamilo” que permite que a criança faça a sucção, esgotando essa necessidade. Ao eliminarmos o hábito, damos condição para que o crescimento saia do padrão patológico.
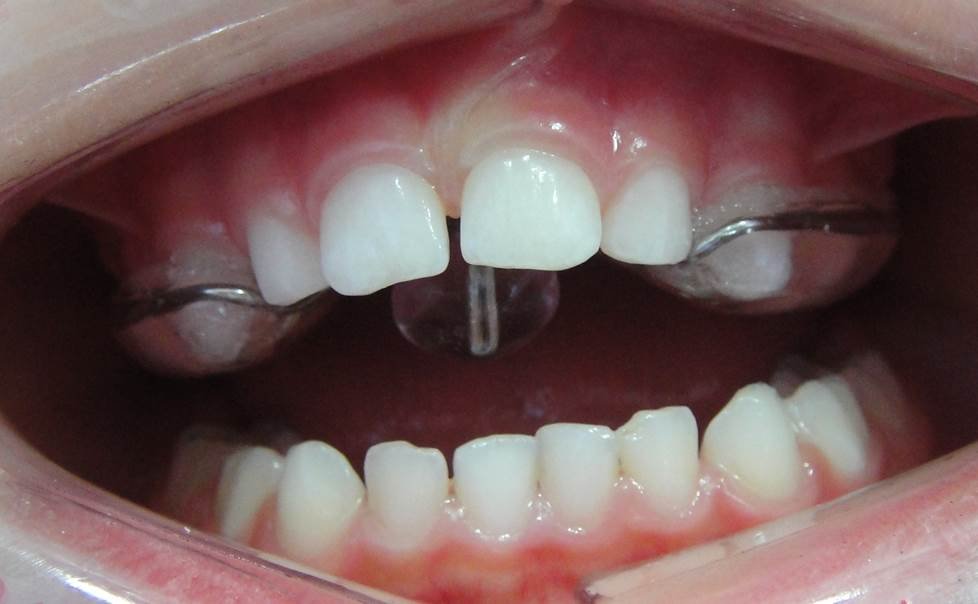
Má Oclusão
Má-oclusão na ortopedia funcional é a má relação entre a maxila e a mandíbula. Quando não há um encaixe perfeito entre as arcadas dentárias, podendo prejudicar o desenvolvimento ósseo da face e das articulações temporomandibulares (ATM).
A má-oclusão é um defeito físico.
A diferença é sua grande prevalência, a ponto do normal ser considerado exceção.
Tipos de má oclusão:
- Classe II
- Classe III
- Mordida Aberta.
- Mordida Cruzada.
- Mordida Profunda.
- Apinhamento

IMPORTANTE:
Devemos levar em consideração sempre a função na ortopedia funcional. Isso significa que a avaliação apenas estática não oferece um diagnóstico definitivo. Pode ocorrer de uma oclusão estática ser perfeita e, no entanto, nos movimentos de lateralidade percebermos que aquela boca esteticamente bonita não é funcional e está patológica.
Na má oclusão, o fator hereditário (genética) responde por 40%, enquanto 60% dependem do meio ambiente.
Causas ambientais responsáveis pela má oclusão:
- Hábitos bucais: chupeta, dedo, mamadeira, etc.
- Problemas respiratórios: adenóide, rinite, sinusite, etc.
- Alterações funcionais: alimentação pastosa ou líquida, que não oferece estímulo de atrição aos dentes, que não estimula a função mastigatória.
- Perda precoce de dentes decíduos.
- Influências nutricionais.
- Alterações hormonais.
- Traumas e tumores.
O profissional poderá intervir nas questões relacionadas ao meio ambiente: orientando, prevenindo ou corrigindo o problema já instalado.
As más posições dentárias ou más oclusões são sempre causadas pelo subdesenvolvimento funcional, que reflete na falta de desenvolvimento ósseo para abrigar os dentes, essa é uma das consequências da alimentação civilizada (Planas).
A Amamentação na Ortopedia Funcional
Explicando: Quando a criança não é amamentada, ou não mastiga de forma adequada, ou respira pela boca, ou possui hábitos bucais, terá como conseqüência um desenvolvimento das arcadas dentárias patológico.
O melhor exercício na ortopedia funcional é o da amamentação. Nele há vedamento labial, respiração nasal, posicionamento correto da língua e trabalho ativo das articulações (ATM’s), na ordenha do peito. Esse trabalho muscular irá corrigir a distoclusão fisiológica que todo bebê apresenta (queixo da criança nasce bem retraído em relação à maxila), oferecerá condições para um bom desenvolvimento da face, bem como irá iniciar o treinamento dos músculos da mastigação.
O quadro a seguir exemplifica os tipos de má oclusão em diferentes momentos: dentição de leite, dentição mista e dentição permanente. Perceba que a má oclusão não se auto-corrige, evoluindo desde a primeira dentição.
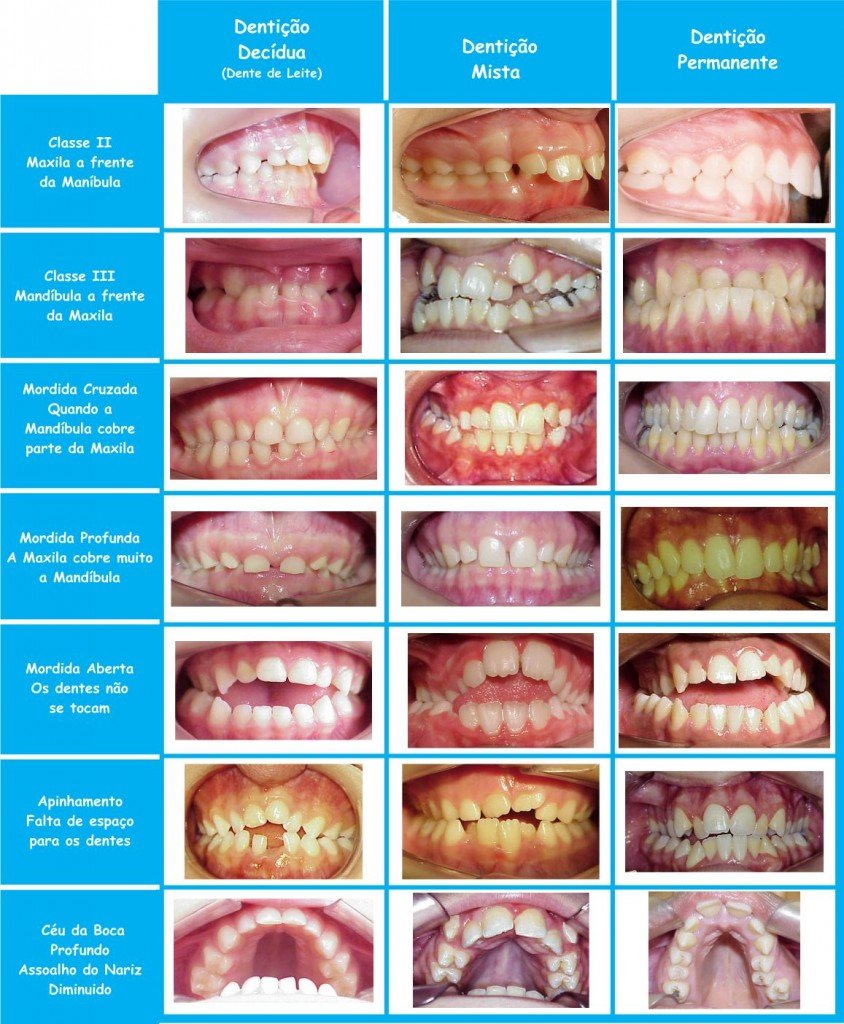
Prevenir sempre!
E quando não for viável, interferir o mais precoce possível.

Importante:
A má oclusão não se auto corrige e pode afetar o crescimento ósseo da face.
Pode causar assimetrias faciais importantes que necessitam de cirurgias para tratamento.
Reabilitação Neuro Oclusal e Dr. Pedro Planas

Pedro Planas
Em prefácio da primeira edição de seu livro, Pedro Planas explica a influência de alguns de seus professores na consolidação do seu autodidatismo.Um deles em especial, o ajudou a sempre raciocinar e o contagiou a partir do inconformismo em não aceitar a falta de resposta aos “porquês”.
- Por que aparecem dentes mal posicionados? Por falta de espaço.
- Por que ocorre a falta de espaço? Por falta de função.
- Por que falta de função? Por falta de excitação ou estímulo neural.
Assim, a obra foi elaborada.
Para Planas a observação era que a boca morria por três motivos principais:
- cárie
- periodontias (trauma oclusal)
- lesões na ATM
A cárie sempre foi objeto de muita pesquisa na ortopedia funcional. E ele acreditava que as terapêuticas precoces ou mesmo cavidades bem tratadas poderiam conservar os dentes, no que se refere à cárie, pela vida toda. Tanto na primeira, como na segunda dentição.
Ateve-se ao estudo das periodontites, e percebeu que a causa fundamental da lesão periodontal era o trauma oclusal (tanto hiper como hipofunção).
Embora fizesse na época tratamentos ortodônticos, percebia que esteticamente acontecia o êxito, mas após alguns anos reapareciam as lesões periodontais.
Em congressos (no período pós II Guerra Mundial), percebeu que todos os tratamentos (apesar dos melhores meios diagnósticos e as melhores terapêuticas) eram tardios e que a recidiva de problemas periodontais era uma constante.
Nesse momento, baseado no princípio de Claude Bernard de que “a função cria o órgão, e o órgão proporciona a função”, coloca em funcionamento a reabilitação neuroclusal, que diz que “a função parte de uma excitação neural, se esta é fisiológica produzirá uma função e um desenvolvimento fisiológico e se ao contrário, for patológica, a resposta do desenvolvimento será da mesma forma patológica”.
RNO e suas Leis
A RNO tem como base, leis e técnicas que irão atuar sobre centros neurais receptores que proporcionam a resposta do desenvolvimento normal e equilibrada do sistema estomatognático, ou seja, centros neurais localizados nas terminações nervosas das ATM’s (em sua parte posterior) e nas terminações dos periodontos.
Entende que a falta de função mastigatória seria a causa etiológica da maior parte dos problemas na ortopedia funcional. Para que não haja subdesenvolvimento, o órgão da mastigação deve empenhar-se desde o nascimento (amamentação natural). Planas reconhece que o crânio facial aumenta de tamanho à custa do aumento das fossas nasais e do aparelho mastigatório.
A RNO preconiza que o equilíbrio oclusal deve ser priorizado e que não há o que esperar.
Para fazermos o diagnóstico de um estado patológico, o profissional deve conhecer o que é fisiológico tanto em relação à forma como ao tempo. E isso em qualquer idade.
Na boca, o normal em uma criança de 3 anos, é patológico aos 5 anos. O normal aos 15 anos é patológico aos 25. O normal aos 30 será patológico aos 60 anos.
Para exemplificar de forma simples:
- Fisiologicamente nas idades de 3 e 15 anos, verificaremos caninos sem desgaste, cúspides altas e sobressaliência dos incisivos com AFMP’s (ângulos funcionais mastigatórios Planas) iguais, mas angulados.
- Seria patológico uma boca apresentar essas características aos 6 e 60 anos. Seria um sinal de que houve hipofunção e falta de desenvolvimento. Assim como é patológico AFMP’s diferentes em qualquer idade.
- Aos 6 e 60 anos fisiologicamente deveria haver desgaste em todos os dentes e AFMP’s iguais mas, muito reduzidos. Esses seriam sinais de uma mastigação eficiente.
Leis Planas
- Lei da Mínima Dimensão Vertical – essa lei fala que o lado mastigatório será o lado da menor dimensão vertical.
Tem como base OC=OF.
Devem ser removidos contatos prematuros para que a oclusão cêntrica seja igual à oclusão funcional. Avalia a partir de um posicionamento mandibular em oclusão funcional para as posições laterais extremas. Esse deslocamento nos mostrará se há um aumento maior ou menor da dimensão vertical. Nosso objetivo é que eles sejam mínimos e iguais e a mastigação possa ser bilateral e alternada.
- Ângulo Funcional Mastigatório Planas – ao mover a mandíbula para um lado e para o outro, formam-se dois ângulos direito e esquerdo, medidos em um plano vertical frontal e em relação à horizontal.
Para entender as próximas Leis Planas, precisamos reconhecer qual é a excitação paratípica proporcionada pelas funções respiratória e mastigatória ao sistema estomatognático, e quais as terminações neurais receptoras dessa excitação.
Para tanto, é preciso relembrar da origem embriológica da mandíbula e maxila.
Mandíbula
A mandíbula é formada por dois segmentos embrionários simétricos, direito e esquerdo. Isso significa que a mandíbula possui duas vias aferentes e que terminam nos receptores neurais, situados nos periodontos das hemiarcadas correspondentes. A recepção ou excitação neural se fará através dos dentes da metade direita ou esquerda, segundo o lado pelo qual se mastiga.
A maxila apresenta três origens embrionárias diferentes. Dessa forma a recepção neural se dará através dos periodontos dos dentes superiores por três vias diferentes e independentes, que correspondem à área central incisiva e aos dois segmentos de pré-molares e molares (direito e esquerdo).
A excitação promovida pela mastigação se dará pelos movimentos alternados de lateralidade, os quais correspondem ao deslizamento da parte superior da ATM no lado de balanceio e uma fricção oclusal, mais potente no lado de trabalho, gerada pelo sistema neuromuscular.
Primeira Lei: Desenvolvimento póstero-anterior e transversal (ossos e dentes)
A parte posterior da ATM na ortopedia funcional é um ponto de excitação neural que funcionará a partir do ato fisiológico da amamentação. Durante a amamentação ambos os côndilos são tracionados. Esse movimento de deslizamento e tração póstero-anterior do menisco aumenta a irrigação e sobre-excita essa área neurógena, produzindo como resposta o crescimento mandibular como um todo.
A partir do momento que se inicia a mastigação somente é excitado o lado de balanceio, onde há tração, sendo produzida a resposta na forma de desenvolvimento da metade mandibular desse lado.
Simultaneamente, a fricção oclusal dos dentes superiores e inferiores da hemiarcada do lado de trabalho, produz uma excitação neural nos periodontos , que tem como resposta a expansão e o avanço do maxilar deste lado.
A alternância do lado de trabalho e balanceio, através da mastigação bilateral e alternada é que dará o crescimento e desenvolvimento de forma simétrica.
Para que haja desenvolvimento há a necessidade do movimento de lateralidade mandibular e fricção oclusal durante a mastigação.
Apenas movimentos de abertura e fechamento não são suficientes para obter expansão e desenvolvimento fisiológicos.
- A excitação ou tração póstero-anterior da ATM do lado de balanceio fornece como resposta o desenvolvimento em comprimento do ramo mandibular desse lado.
- A fricção oclusal funcional do lado de trabalho produz aumento da espessura na mandíbula e, na maxila seu desenvolvimento transversal e para frente nessa hemiarcada.
- Essa fricção oclusal no lado de trabalho também produz a expansão mandibular deste lado.
- Pode-se afirmar que o desenvolvimento ósseo é produzido no lado de balanceio e o movimento dentário, no lado de trabalho.
Segunda Lei: Desenvolvimento Vertical de Pré-molares e molares
O microtrauma fisiológico causado no periodonto no momento da fricção oclusal é compensado por uma resposta também fisiológica e regenerativa na forma de crescimento igualmente pequeno, nos momentos de repouso do sistema.
Essas excitações e suas respostas correspondentes no sentido vertical levarão em conta a origem embrionária dos grupos dentários. Assim, a excitação de um dente do maxilar de um lado fornecerá uma resposta na forma de crescimento a todos os dentes do grupo desse mesmo lado.
Terceira Lei: Desenvolvimento Vertical dos Incisivos
Partindo de uma oclusão cêntrica funcional e com uma sobremordida de 2 ou 3mm, os incisivos inferiores devem resvalar pelas inclinações linguais dos incisivos superiores, sem perda de contato e sem sobrecarga.
A mastigação de um lado excita apenas os incisivos superiores desse lado, correspondente ao lado de trabalho, mas como consequência produz uma resposta na forma de crescimento de todos eles (mesmo grupo embrionário).
Se a boca funciona normalmente com trabalho bilateral e alternado, o desenvolvimento será compensado dos dois lados.
Se por algum motivo a mastigação passar a ser unilateral durante um período de tempo suficientemente longo, os incisivos superiores, em especial o lateral ao lado oposto de trabalho tende a crescer. O que acaba sendo impeditivo para a mastigação bilateral equilibrada.
Quarta Lei: Posicionamento do Plano Oclusal
A unidade orgânica dente- ligamento-osso alveolar se movimenta em uníssono e em função dos estímulos externos recebidos através das faces oclusais.
A modelagem e situação do plano oclusal se iniciam como expressão das leis anteriores.
Para se desenvolver a mandíbula só precisa mover-se lateralmente, a fim de excitar as partes deslizantes e superiores das ATM’s.
Os maxilares e a região interincisiva necessitam do estímulo e da fricção oclusal da mandíbula para que possam expandir-se e avançar fechando o que chama de “circuito de desenvolvimento”.
A situação do plano oclusal é uma referência dinâmica, comparativa e real entre a trajetória condílica e o plano oclusal.
Importante o estudo das Leis de Hanau para compreensão dessa relação oclusal, pois em determinados períodos ele é virtual.
Leva em conta: trajetória condilíca, situação do plano oclusal, altura cúspidica, curva de decolagem e overjet/overbite dos incisivos.
O plano oclusal só é real e palpável quando, por volta dos seis anos, uma criança está madura e com todos os dentes gastos a zero, quando as duas arcadas coincidem em qualquer posição de lateralidade ou protrusiva.
Diagnóstico em RNO na Ortopedia Funcional
O diagnóstico em RNO é eminentemente funcional, busca estabelecer relação de causa e efeito. Minuciosa exploração clínica e funcional, modelos gnatostásticos, modelos montados em articulador semiajustável e exploração do AFMP.
O diagnóstico e prognóstico de qualquer grau de atrofia funcional, dependerá do biótipo do paciente. Um mesmo efeito, que seja a falta de função, produzirá lesões diferentes segundo o corpo que a receba.
Tratamento em RNO
O tratamento seja com ajustes oclusais (desgaste do esmalte), recurso de resinas (pistas diretas Planas) ou aparelhos intra-orais tem como objetivos:
- Liberdade mandibular para mastigação bilateral e alternada (com estimulo das ATM’s)
- Fricção oclusal (com estimulo de periodonto)
- Esfregamento dental de grupo em trabalho, resvalo em balanceio e bordo a bordo incisal.
Inicia-se sempre na remoção das interferências oclusais, em busca de OC=OF (oclusão cêntrica igual oclusão funcional).
O ajuste em lateralidade sempre iniciará pelo lado de maior AFMP.
Esses são aspectos básicos do tratamento e que dependerão do tipo de atrofia apresentada pelo paciente.
Abaixo exemplo de desenvolvimento através da função fisiológica. Observe o aumento das bases ósseas para receber a dentição permanente.

S.O.S Respirador Bucal e Dra. Gabriela Dorothy de Carvalho

A Dra. Gabriela Dorothy de Carvalho, autora do livro SOS Respirador Bucal, em suas aulas citava Planas com seus porquês:
- Por que aparecem dentes mal posicionados? Por falta de espaço.
- Por que ocorre a falta de espaço? Por falta de função.
- Por que falta de função? Por falta de excitação ou estímulo neural.
Mas acrescentava mais uma resposta à ultima pergunta:
- Por que falta de função? Por falta de amamentação!
Amamentação
- Como primeiro estímulo dos centros neurais presentes nas ATM’s e correção da distoclusão fisiológica.
(Isso significa que o esforço que o bebê faz ao mamar, no movimento de ordenha, pra frente e pra trás, estimula o desenvolvimento da mandíbula). - Estímulo ao vedamento labial e respiração nasal, como consequência: desenvolvimento das fossas nasais e aumento da face.
(O bebê respira pelo nariz e não solta o seio da mãe, reforçando o padrão correto de respiração nasal).
- Após a amamentação que deve ser exclusiva por 6 meses e em livre demanda, estimular a função mastigatória, eliminando todos os possíveis hábitos bucais que concorrem alterando padrões de sucção e deglutição.
(O esforço muscular realizado no aleitamento materno não pode ser comparado a ausência de esforço que ocorre no aleitamento por mamadeira. Com a mamadeira a criança aprende a engolir e perde a sincronia com a respiração, não faz esforço muscular e, consequentemente, não terá tônus muscular para a mastigação futura).
www.nacoesunidas.org/politica-de-aleitamento-materno-do-brasil-e-referencia-mundial-diz-oms/
É grande a responsabilidade que temos na defesa dessa, que seria a função primordial mais importante, para o equilíbrio do sistema.
Amamentação é a verdadeira terapêutica profilática.
A gestante e o dentista
Toda gestante deveria ter como obrigatório em seu pré-natal, a consulta a um dentista que conhecesse os princípios da RNO, com a finalidade de receber orientações para que ela ultrapasse as dificuldades iniciais que podem ocorrer na amamentação natural, entender a importância da respiração nasal, da ausência de hábitos bucais e estímulos mastigatórios no primeiro ano de vida da criança.
Todo pediatra também deveria conhecer os preceitos da RNO, pois são os primeiros a avaliarem as crianças e perceberem as anomalias de função em seu início.
Ainda citando Pedro Planas, mas enfatizado por Dra. Gabriela Dorothy de Carvalho: é grande a importância de a respiração ser nasal desde o nascimento.
Os receptores neurais instalados nas ditas fossas nasais enviarão informações aos centros vitais respectivos sobre a pureza, umidade, pressão e demais condições do ar inspirado, e obterão uma resposta referente à amplitude de ventilação pulmonar, ao desenvolvimento tridimensional das fossas nasais (cuja base é o palato), além de ventilação e o tamanho dos seios maxilares
Se o ar é aquecido, filtrado e umidificado através de uma respiração nasal, se instaurará uma função correta e, em consequência, um desenvolvimento normal.
Se, ao contrário, a respiração for bucal, mecanismos de defesa e sobrevivência serão acionados e haverá uma adaptação patológica a essa situação também patológica.
Passados anos, e com circuitos neurais patológicos de respiração bucal já estabelecidos, é muito difícil conseguir a reversibilidade dessa lesão, pois os circuitos fisiológicos já estão atrofiados. O grande problema é que a base nasal constitui o teto dos maxilares superiores.
A atrofia dessas fossas nasais repercutirá indiscutivelmente no desenvolvimento dos maxilares.
Para que o crânio facial alcance a plenitude de seu desenvolvimento, é importantíssimo, desde o nascimento que os estímulos respiratórios e mastigatórios sejam os mais adequados possíveis.
Infelizmente o que ocorre não é isso para ortopedia funcional.
- Aos 4 anos – 60% da face pronta
- Aos 6 anos – 80% da face pronta
Quando uma boca chega aos 6 anos sem ter funcionado equilibradamente, é certo que haverá falta de desenvolvimento funcional, falta de desenvolvimento transversal e uma atrofia geral.
E fácil entender que essa patologia se estenderá à dentição permanente.
Lembrando que um sorriso estático bonito, na ortopedia funcional, não significa uma boca saudável e funcional.
Diagnóstico do Respirador Bucal
O diagnóstico e o tratamento precoce das alterações das estruturas e das funções orais são de fundamental importância, em especial para devolver qualidade de vida à criança.
Profissionais de diferentes áreas que tenham contato com a criança podem notar alguma alteração. A observação dessas pessoas pode ajudar a um diagnóstico e tratamento precoce.
Desde a professora que percebe que a criança está mais desatenta ou mais agitada que o normal, a babá que nota a preferência de alimentos apenas pastosos na alimentação, o pediatra que avalia a criança e pode notar uma estética aceitável, mas uma função incorreta pela forma das arcadas dentárias.
Os pais ou avós que ouvem o ronco noturno… Todos podem auxiliar nesse diagnóstico.
A avaliação de um médico otorrino e de odontopediatra que trabalhe com desenvolvimento infantil irão determinar os efeitos dessa respiração bucal e indicar o melhor tratamento na ortopedia funcional.
Tratamento do Respirador Bucal na Ortopedia Funcional
O tratamento do respirador bucal na ortopedia funcional requer envolvimento e troca entre os profissionais envolvidos: pediatras, otorrinolaringologistas, alergistas, fonoaudiólogos, fisioterapeutas, odontopediatras e ortopedistas funcionais.
Todos com o mesmo objetivo: recuperar o padrão nasal de respiração.
Não existe estabilidade nas correções feitas sem essa prioridade!
- Otorrinolaringologistas, alergistas, pediatras:
A remoção dos obstáculos mecânicos que impedem ou dificultam a cura dos problemas respiratórios.
- Odontopediatras, ortopedistas funcionais:
Como a correção da obstrução nasal muitas vezes exige alterações estruturais é lógico entender que precisamos aumentar a base nasal.
Damos preferência aos aparelhos conhecidos como disjuntores (cimentados com material que libera flúor) pela efetividade em curto prazo e da minimização do grau de cooperação dos envolvidos (criança ou pais).
Dividido em fase ativa e fase passiva, o aparelho é ativado por volta de 10 dias dependendo da necessidade de expansão e mantido em posição passiva por um período de 90 a 120 dias em média.
- Fonoaudiólogos, fisioterapeutas:
É fundamental a recuperação das funções orais que darão equilíbrio e segurança aos resultados conquistados.
O aumento das dimensões transversais da arcada superior, após a expansão rápida da maxila, deve-se principalmente ao efeito ortopédico, há um ganho real do perímetro da arcada, não apenas por inclinação dentária.
Aumento real da largura da base nasal.
Os dentes inferiores que não são submetidos ao tratamento verticalizam e se expandem.
Apenas com a instalação do disjuntor já há mudança de postura pelo aumento da dimensão vertical. Esse aumento de dimensão vertical faz melhorar o quadro respiratório, pois há maior espaço para a língua que se anterioriza.
Oferece também apoio oclusal equilibrado e o ajuste oclusal (antes da cimentação) é feito para que haja AFMP iguais para ambos os lados, favorecendo um trabalho de ATM’s que estava comprometido, possibilitando mastigação alternada.
Antes mesmo de iniciar a ativação do aparelho proporcionamos ao sistema um trabalho muscular equilibrado que não existia.
Durante a fase ativa há o aumento da base nasal e a possibilidade de reversão do quadro respiratório bucal.
Durante a fase passiva, aguardamos a calcificação da sutura e orientamos o vedamento labial.
Após a disjunção e correção do padrão respiratório, diferentes condutas e aparatologias podem ser tomadas – com a responsabilidade de recuperar e manter o equilíbrio morfofuncional e a orientação correta dos possíveis desvios de crescimento e desenvolvimento do sistema.
Funções adequadas permitem desenvolvimento de estruturas corretas.
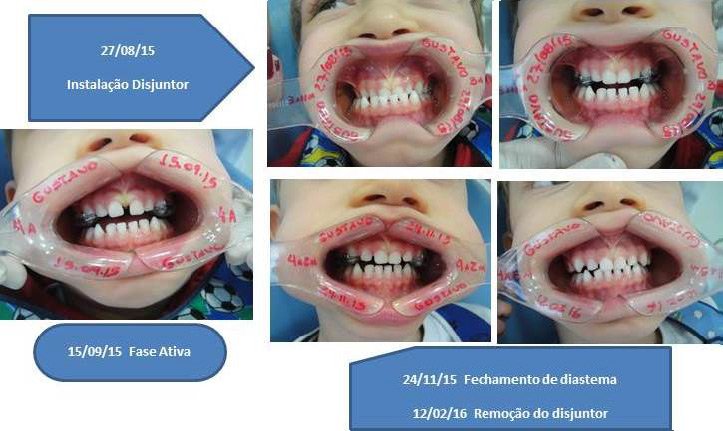
Abaixo exemplo de tratamento com disjuntor na ortopedia funcional:
- Paciente respirador bucal com histórico de apneias noturnas.
- Dificuldade na fala
- Classe III
- Desvio de linha média
- Assimetria facial
Esse tipo de má oclusão não se autocorrige.
Ao devolver em um tempo tão curto a qualidade de vida que essa criança nunca teve, cumprimos nossa tarefa como profissionais da saúde na ortopedia funcional.
Iniciar um tratamento como esse usando o recurso da disjunção encurta caminhos.